Հիվանդանոցի վերելակի դռները բացվում են, և աջ կողմում նկատվում է մեծ տառերով գրությունը՝ «Դիալիզի սրահներ»։ Ցուցանակը փակցված է սպիտակ դռների վերևում, որոնց հարևանությամբ շարված աթոռներից մեկին նստած է խարտյաշ մազերով 40-45 տարեկան գեղեցկադեմ մի կին։ Նա մտազբաղ է, հայացքը՝ միջանցքի հատակին։
Տիկինն ամուսնուն է սպասում։ Արդեն 1,5 տարի է նրան ուղեկցում է հիվանդանոց՝ հեմոդիալիզ ստանալու։
«Պատրաստ էի ամուսնուս դոնոր լինել, բայց երիկամս չհամապատասխանեց։ Նրա եղբայրներն էլ տարբեր հիվանդություններ ունեն, չեն կարող դոնոր լինել»,- ասում է տիկինը, հետո՝ հավելում,- «Անհամբեր սպասում ենք՝ երբ պիտի նախարարը վերջապես մի որոշում ընդունի դիակային դոնորության վերաբերյալ»։
Նա Առողջապահության նախարար Արսեն Թորոսյանի՝ այս տարի՝ մայիսին Հայաստանում դիակային փոխպատվաստումների զարգացման մասին հնչեցրած մտադրությունը նկատի ունի։ Նախարար Թորոսյանի համոզմամբ՝ մահացածների օրգանների օգտագործման շնորհիվ կյանքեր կփրկվեն։
Հիվանդանոցի դիալիզի սրահներում հեմոդիալիզ անցնողների շրջանում այս գաղափարը ոչ բոլորին է հետաքրքրում։ Սրահում դիալիզ ընդունող պացիենտներից մեկը, որը 3 ժամ անընդմեջ հեմոդիալիզ էր ստանում, ասում է, որ իրեն այլևս ոչ մի որոշում չի հետաքրքրում։
«Էլ փոխպատվաստում չեմ ուզում։ 8 տարի առաջ փոխպատվաստեցին երիկամս։ Մի տարի էլ չաշխատեց, թե չէ հիմա ստեղ ինչ էի անում»,- ասում է նա։
Նույն սրահի մեկ այլ մահճակալին պառկած մի տղամարդ էլ, որը լուռ հետևում էր այս զրույցին, հազիվ լսելի ձայնով ասաց․«Ես էլ 2014թ․-ից եմ այստեղ, դոնոր չգտանք»։

ՀՀ առողջապահության նախարարի խորհրդական, բժիշկ-նեֆրոլոգ Հելեն Նազարյանի խոսքով՝ այսօր շուրջ 1000 մարդ Հայաստանում ստանում է հեմոդիալիզ։ Յուրաքանչյուրը տարեկան ստանում է շուրջ 153, ամսական՝ միջինը 13 սեանս։
Այսպիսի մեկ սեանսի կամ մեկ օրվա արժեքը 18 100 դրամ է, որն ամբողջությամբ ֆինանսավորվում է պետության կողմից։ Պարզ հաշվարկի համաձայն՝ միայն հեմոդիալիզի համար պետական բյուջեից հատկացվում է ավելի քան 2,77 մլրդ դրամ։
Ի՞նչ է հեմոդիալիզը և ինչո՞ւ է այն անհրաժեշտ
Գոյություն ունեն երիկամների քրոնիկ հիվանդություններ, որոնց վերջնական շրջանը քրոնիկ երիկամային անբավարարությունն է, երբ երիկամն այլևս չի կարողանում իր գործառույթն իրականացնել։ Հենց այդ ժամանակ է, որ կարիք է լինում երիկամին փոխարինող թերապիա ստանալ։
Աշխարհում այդպիսի 3 տեսակ թերապիա է իրականացվում, որոնցից ամենաիդեալականը, ըստ բժիշկ-նեֆրոլոգ Հելեն Նազարյանի, երիկամի փոխպատվաստումն է, քանի որ մյուս երկուսի դեպքում՝ հեմոդիալիզի և պերիտոնյալ դիալիզի գործընթացը շարունակական է։
«Փոխպատվաստման առավելությունը նրանում է, որ լուծվում են նախկինում երիկամի հետ եղած առողջական խնդիրները, անձը ստիպված չի լինում շաբաթը 3 անգամ հիվանդանոց գալ, ինչպես դա անում են հեմոդիալիզ ստացողները»,- «Ամփոփ Մեդիային» ասում է բժիշկ Նազարյանը՝ «Արաբկիր» բժշկական կենտրոնի հեմոդիալիզի և երիկամի փոխպատվաստման բաժանմունքի վարիչը։
Եթե երիկամի փոխպատվաստում չի կատարվում, ապա տվյալ պացիենտը պետք է հեմոդիալիզ ստանա ողջ կյանքի ընթացքում։ Պերիտոնյալ դիալիզն ավելի թեթև տարբերակ է համարվում, քանի որ արյունը մաքրվում է ողջ օրվա ընթացքում՝ հատուկ հեղուկների միջոցով, որոնք ներարկվում են որովայնի խոռոչից։ Այս տարբերակը Հայաստանում չի իրականացվում։ Այն առկա է միայն ԱՄՆ-ում և Եվրոպայում։
Հայաստանում հնարավոր է ստանալ հեմոդիալիզ ներկայումս գործող 13 կենտրոններում, որոնցից 5-ը Երևանում են, մնացածը՝ մարզերում։ Մեկ կենտրոն էլ գործում է Ստեփանակերտում։
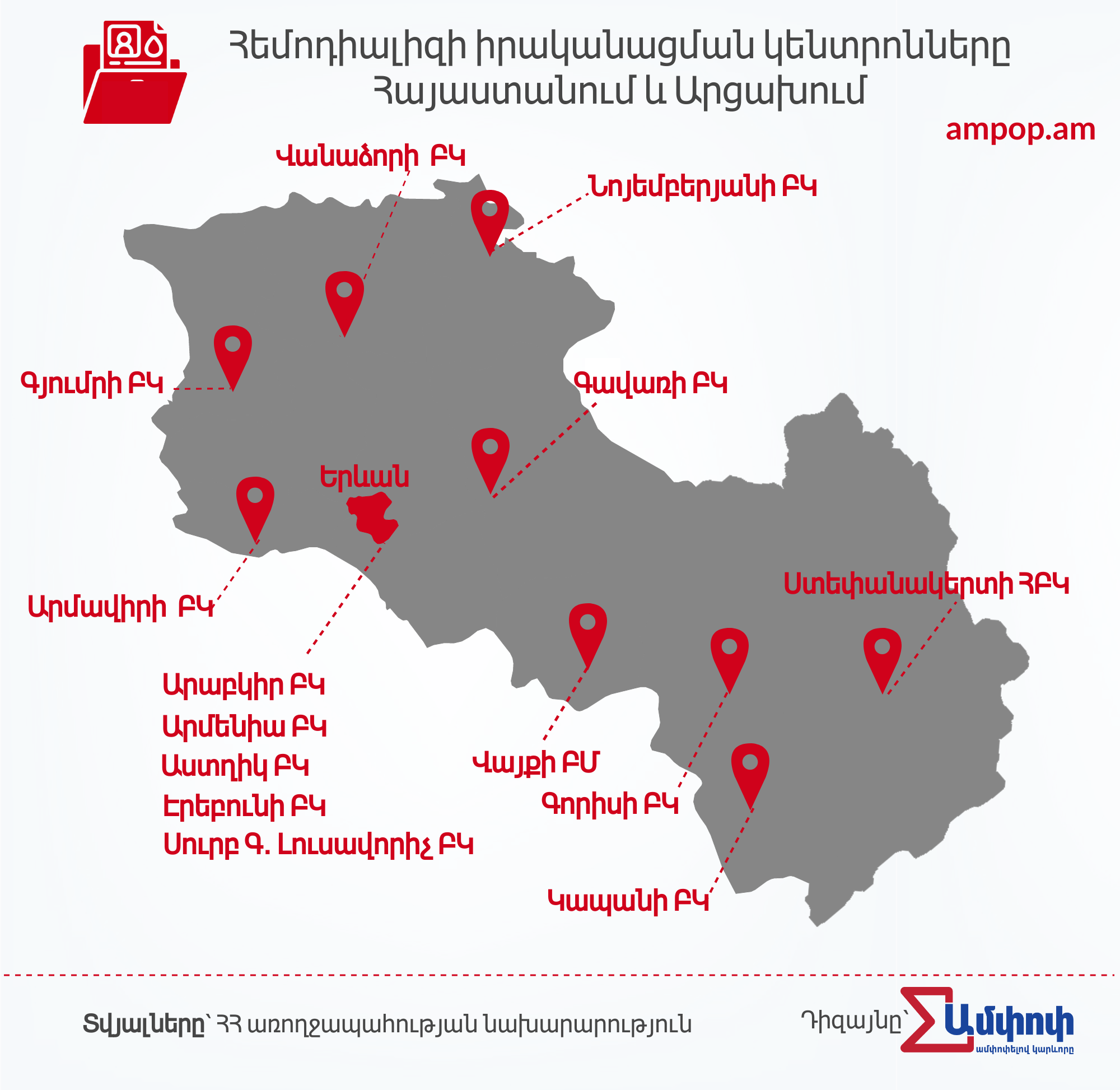
Ըստ բժիշկ Նազարյանի՝ Հայաստանում երիկամի փոխպատվաստում իրականացվում է միայն «Արաբկիր» ԲԿ-ում և միայն կենդանի դոնորներից։ Սակայն այս դեպքում էլ փոխպատվաստած երիկամն առավելագույնը 10-15 տարի է աշխատում։ Բժշկի խոսքով՝ ցավոք, հնարավոր է, որ նույն անձը հետո ստիպված լինի կրկին վերադառնալ հեմոդիալիզի կամ պերիտոնյալ դիալիզի։
Դոնորության իրավական հիմքերը
Հայաստանում մարդուն օրգաններ և/կամ հյուսվածքներ փոխպատվաստելու իրավական հիմքերը, դոնորի, ռեցիպիենտի և բժշկական հաստատությունների իրավունքներն ու պարտականությունները կարգավորվում են «Մարդուն օրգաններ և (կամ) հյուսվածքներ փոխպատվաստելու մասին» ՀՀ օրենքով։
Սույն օրենքն ընդունվել է դեռևս 2002թ-ին, որոշակի փոփոխությունների ենթարկվել 2009թ-ին։
Բացի այդ, ՀՀ կառավարության կողմից դեռևս 2007թ-ին ընդունված որոշումը սահմանում է այն օրգանների և/կամ հյուսվածքների ցանկը, որոնք ենթակա են փոխպատվաստման։ Ու թեև ցանկը բաղկացած է 14 կետից, Հայաստանում խոշոր հաշվով կատարվում է միայն երիկամի փոխպատվաստում՝ չհաշված այս տարի նախ՝ «Աստղիկ», ապա նաև «Արաբկիր» բժշկական կենտրոններում կատարված լյարդի 2 փոխպատվաստումները, որոնք առաջինն էին Հայաստանի համար, և իրականացվել են Ռուսաստանի ու Բելառուսի գործընկերների հետ համատեղ։
Համեմատության համար, Թուրքիան, որը տարածաշրջանում՝ ներառյալ եվրոպական երկրները, ամենաշատ փոխպատվաստումներն է իրականացնում, այս տարվա առաջին տասը ամիսների ընթացքում իրականացրել է 4710 փոխպատվաստում, որոնց 75%-ի դեպքում օրգանները ստացվել են կենդանի մարդկանցից, մնացած դեպքերում՝ դիակներից։
Հայաստանի պարագայում, եթե անգամ ստեղծվեն փոխպատվաստման համար անհրաժեշտ կենտրոններ՝ բարձր որակավորմամբ մասնագետներով, խնդիրը լուծված չի լինի, քանի որ չկան դոնորներ։ Դոնորության վերաբերյալ չկա բավարար իրազեկվածություն, և, հետևաբար, նաև բավարար գիտակցություն անհատույց դառնալու դոնոր թե՛ կենդանության օրոք, թե՛ մահվանից հետո։
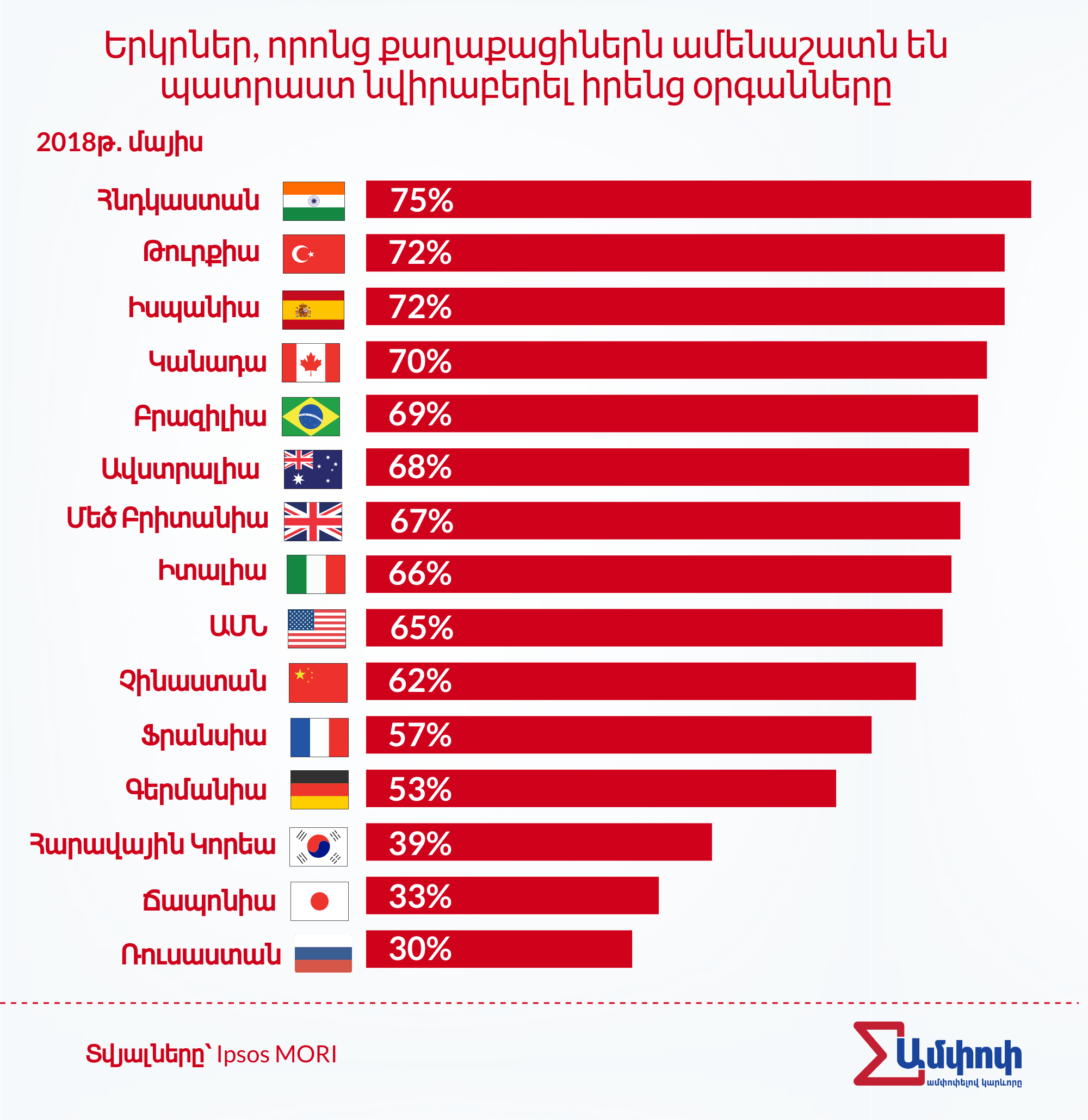
Աշխարհում մոտ 2 միլիոն մարդ, այդ թվում՝ հարյուրավոր ՀՀ քաղաքացիներ, հերթագրված են օրգանների փոխպատվաստման համար: Դժբախտաբար նրանց մոտ 10% -ն ամեն տարի մահանում է՝ այդպես էլ չհասնելով իր հերթին:
Իսկ ինչպե՞ս են դոնոր դառնում
Բժիշկ Նազարյանն ասում է, մարդկանց համար, որոնք չունեն կենդանի դոնոր, դիակային դոնորությունը երազանքի նման մի բան է դառնում։ Սակայն նա արձանագրում է, որ այս հարցում հասարակության մեջ թյուր պատկերացումներ կան։
«Օրգանները դիահերձարանից չեն վերցվում, եթե հյուսվածքների մեջ որոշ ժամանակ արյուն չի մտնում, այդ օրգաններն արդեն ոչ մեկին պետք չեն։ Օրգանները վերցվում են, երբ ֆիքսվում է ուղեղային մահ, որն էլ հավասար է մարդու օրգանիզմի մահվան»,-ասում է Նազարյանը։
Կենսական օրգանների, օրինակ՝ սրտի, թոքերի գործունեությունը դեղորայքով է պահպանվում, աշխատում են արհեստական շնչառության ապարատով։ Դրսում տեխնոլոգիաներն այնքան զարգացած են, որ նույնիսկ, եթե մահը սրտի կաթվածի պատճառով է, մեկ է՝ 5-10 րոպեների ընթացքում կարողանում են օրգանը վերցնել։
Ընդհանուր առմամբ աշխարհում գործում է դիակային դոնորության 2 ձև՝ տեղեկացված համաձայնություն և ենթադրելի համաձայնություն։
Տեղեկացված համաձայնության դեպքում անձն իր կենդանության օրոք տալիս է իր համաձայնությունն առ այն, որ իր մահից հետո իր օրգանները կարող են մեկ ուրիշին փոխպատվաստելու համար օգտագործվել։
Ենթադրելի համաձայնության դեպքում, եթե անձը չի հրաժարվել, ապա ավտոմատ կերպով մահվանից հետո դիտարկվում է որպես դոնոր։ Միայն որոշ երկրներում հնարավոր է՝ խնդրեն նաև հարազատների թույլտվությունը։
«Եվրոպական երկրների գրեթե 80%-ում գործում է առաջին տարբերակը, ԱՄՆ-ում՝ երկրորդ։ Երկուսը միասին գործել չեն կարող։ Բացի այդ, ցանկացած եվրոպական երկրում իրենց քաղաքացիների համար և՛ կենդանի, և՛ դիակային դոնորից փոխպատվաստումն անվճար է։ Վճարովի անում են միայն այլ քաղաքացիների համար՝ 40-100 հազար եվրոյի դիմաց»,- ասում է բժիշկ-նեֆրոլոգը։
Կարելի է արձանագրել, որ «Մարդուն օրգաններ և (կամ) հյուսվածքներ փոխպատվաստելու մասին» ՀՀ օրենքը «ենթադրելի համաձայնության» կողմնակիցն է։
Մասնավորապես հոդված 7-ը, այն է՝ դիակային դոնորից օրգաններ և հյուսվածքներ վերցնելու համաձայնության նախապայմանն ասում է, որ փոխպատվաստման նպատակով դիակից օրգաններ և հյուսվածքներ չեն կարող վերցվել միայն այն դեպքում, երբ տվյալ անձն իր կենդանության օրոք Հայաստանի Հանրապետության օրենսդրությամբ սահմանված կարգով հրաժարվել է մահից հետո հանդես գալ որպես օրգանների և հյուսվածքների դոնոր:
Բժիշկ Նազարյանը հստակ պատասխան չունի, թե որքանով է Հայաստանի հասարակությունը պատրաստ դիակային դոնորությանը։
«Կարող է մի մասը պատրաստ է, մյուսները դեռ տեղյակ էլ չեն»,- ասում է նա։
Բայց նաև ավելացնում, որ օրենք պիտի լինի, և գուցե իրազեկվելուց հետո անգամ մի մասը հրաժարվի, բայց համաձայնվողներ կլինեն։
Հեղինակ` Սոֆի Թովմասյան
Ինֆոգրաֆիկաները՝ Գայանե Մելիքյանի
Պատասխանատու խմբագիր՝ Սուրեն Դեհերյան
Սույն նյութը «Տնտեսությունը և հասարակությունը ՀՀ մարզերում» խորագրով հոդվածաշարի մաս է կազմում
ՈՒՇԱԴՐՈՒԹՅՈՒՆ © Ampop.am կայքի նյութերի եւ վիզուալ պատկերների հեղինակային իրավունքը պատկանում է «Լրագրողներ հանուն ապագայի» ՀԿ-ին: Արգելվում է օգտագործել Ամփոփի նյութերն ու վիզուալ պատկերները առանց պատշաճ հղման: Առցանց այլ հարթակներում Ամփոփի պատրաստած եւ տարբերանշանը կրող վիզուալ պատկերները հնարավոր է վերբեռնել միայն ԼՀԱ-ի հետ համապատասխան համաձայնության դեպքում:
Փորձագետի կարծիք
Հրապարակվել է` 29/11/2019









